- 8 aprilie 2020
- Adăugat de FSSR
- Categorie Comunicate de presă
O analiză a situației actuale a salariaților din sănătate[1]
În data de 07 aprilie 2020 erau confirmați pozitiv SARS-CoV-2 un număr de 1087 salariați din sănătate. 25% din totalul cetățenilor infectați sunt salariați din sănătate.
Procentul salariaților din sănătate infectați (din total salariați) este de 0,543%, adică aproape 20 de ori (19,68) mai mare decât cel al populației generale (0,02%).
Ritmul în care a crescut zilnic, în medie, numărul salariaților din sănătate infectați SARS-CoV-2 în ultimele 9 zile a săptămână a fost de 22,46%.[2]
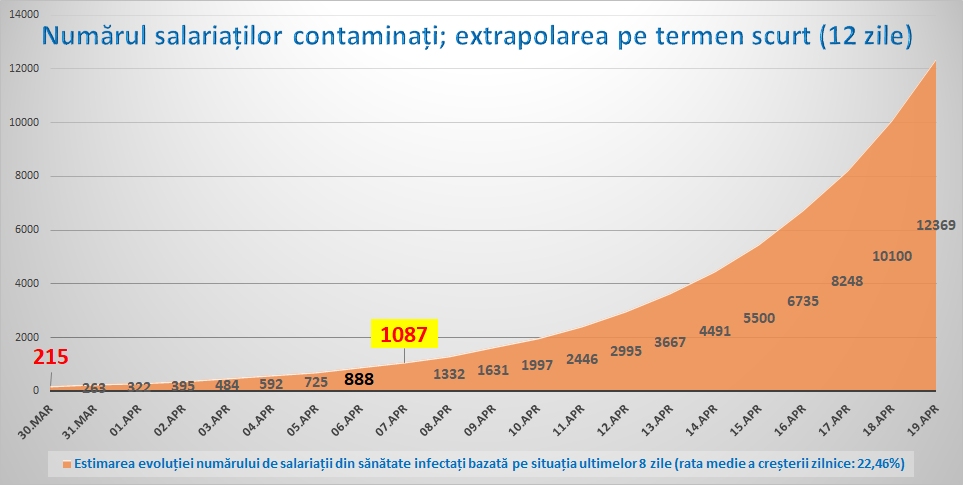
Dacă s-ar menține acest ritm de creștere zilnică a numărului atunci în 27 de zile ar fi infectați toți salariații din sănătate.
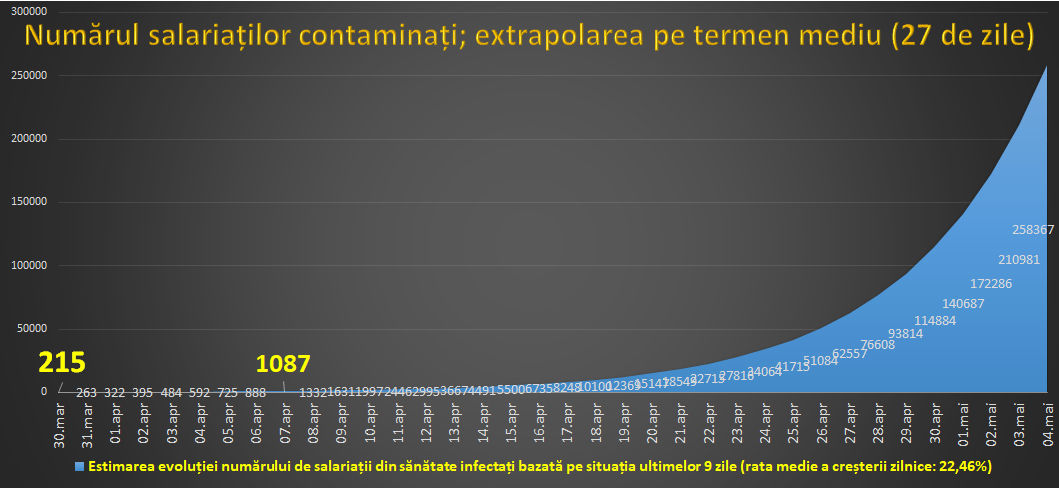
Acesta nu este un model predictiv, ci o extrapolare menită să indice riscul maxim. Ea arată ce s-ar putea întâmpla dacă rata de infectare a salariaților din sănătate va rămâne constantă. Aceasta este o predicție care dorim să nu se împlinească. Din perspectiva interesului public, vestea proastă este că din momentul publicării (06.04.2020[3]) modelul s-a dovedit corect, într-o marjă foarte mică de variație.
O veste și mai proastă este faptul că acest model împlinește o predicție anterioară, publicată în urmă cu două săptămâni (25 martie 2020), în care indicam riscul unei scăderi semnificative a resurselor umane din sănătate, arătând și cauzele care generează aceste consecințe[4]. Deoarece puține dintre cauzele amintite în acel studiu au fost eliminate, ne putem aștepta la o înrăutățire a situației.
Câteva ipoteze explicative
Principala ipoteză explicativă a situației actuale: această evoluție a fost determinată în special de lipsa echipamentelor individuale de protecție din perioada anterioară. În măsura în care ipoteza este corectă evoluția ritmul s-ar putea menține pe aceste coordonate între 7 și 14 zile.
Rata de creștere zilnică de 22% este o caracteristică ce a fost indicată în foarte multe state în perioada de maximă dezvoltare a pandemiei COVID 19. Luăm în considerare două ipoteze explicative pentru diferența dintre rata de infectare a personalului din sănătate și cea a populației generale:
- Diferențele sunt generate de impactul diferit al testării: personalul din sănătate este testat într-un procent mai mare (chiar dacă insuficient de mare). Este ipoteza cu probabilitatea cea mai mare. În funcție de puterea ei explicativă situația ar putea fi diferită în realitate și în rândul populației. Cu alte cuvinte, testarea într-un procent mai mare a salariaților din sănătate ar putea fi un indicator mai adecvat a ceea ce se întâmplă la nivelul întregii populații (a se vedea și modelul aisberg-ului pe care-l analizăm pe scurt mai jos).
- Diferențele sunt determinate de factori de amplificare specifici sistemului (concentrarea pacienților infectați în unități sanitare, ponderea mare a pacienților care sunt purtători asimptomatici, transmitere intra-profesională).
Din datele pe care le avem în unele cazuri s-a ajuns deja la situația de transmitere intra-profesională a virusului, ea dublând modalitățile tradiționale de contaminare (în special contaminarea pacient-personal medical). În funcție de modalitatea de implementare și ritmul măsurilor de „distanțare profesională” efectele contaminării intra-profesionale pot varia până la nivel de unitate. Din cauza multiplelor căi de contaminare a salariaților din sănătate nu ne putem aștepta la întreruperea bruscă a lanțului transmiterii în perioada imunitară, eficiența izolării și imunizarea unei părți a salariaților încă nu pot juca un rol semnificativ. Pe coordonatele actuale ne menținem estimarea anterioară: în continuare 80% din personalul existent în unitățile sanitare riscă să fie infectat.
Modelul aisbergului – un model necesar pentru strategia de risc
Având în vedere utilizarea inadecvată a testării, respectiv absența testării tuturor salariaților, estimăm că numărul real al salariaților infectați este cu mult mai mare. Dată fiind importanța resursei umane în lupta împotriva COVID 19 considerăm că ar trebui luat în considerare cel mai rău scenariu (worst case scenario), respectiv riscul maxim: să ne comportăm ca și cum s numărul real al salariaților din sănătate infectați ar fi de 10 ori mai mare decât al celor deja diagnosticați.[5] Modelul aisbergului credem că sugerează cea mai bună strategie de risc.
 Precizări metodologice:
Precizări metodologice:
Analiza este efectuată în baza datelor culese de personalul din cadrul Centrului de Cercetare și Dezvoltare Socială „Solidaritatea”. Culegerea datelor s-a efectuat luând în considerare datele furnizate de presă, informațiile din surse directe existente în cadrul unităților și alte surse de informații. Procedura de culegere a datelor proprii a fost determinată de lipsa datelor publice în acest domeniu și de refuzul instituțiilor de a le furnizat. Informațiile evită distorsionările ideologice sau interesele strategice ce vizează manipularea datelor. Marja de eroare a informațiilor a fost estimată la maxim 4%, ea luând în considerare atât erorile de comunicare publică cât și efectele acțiunilor de ascundere a informațiilor.
Pentru o abordare critică a datelor am publicat repartiția lor pe județe și pe spitale.[6]
Distribuția procentelor a fost calculată luând în considerare informațiile aferente datei de 07.04.2020. La stabilirea numărului total au fost luate în considerare inclusiv cazurile de salariați infectați din rețelele sanitare separate (MAPN, MAI, CFR). Din cauza absenței informațiilor relevante, nu au fost incluse informațiile privitoare la salariații din medicina de familie și asistența socială. Intervalul de creștere analizat: de la 215 în data de 30 martie la 1087 în data de 7 aprilie. Calcule procentuale s-au raportat la un număr de 250.000 de salariați din sectorul public, respectiv un număr de 20.000.000 cetățeni.
Precizarea poziției
Federația „Solidaritatea Sanitară” își menține cele 9 solicitări, pe care le-am publicat anterior cu titlul Aplatizați urgent curba infectării salariaților din sănătate![7] Acestora le adăugăm următoarele intervenții sau detalieri ale unor direcții de intervenție amintite anterior.
10. Accentuarea măsurilor de „distanțare profesională” (ca parte specială a distanțării sociale). Ea poate fi făcută prin regândirea rapidă a circuitelor, a practicilor și rolurilor profesionale, respectiv a relațiilor dintre diferitele categorii profesionale.
11. Introducerea exemplelor de bune practici, bazate pe identificarea unităților sanitare cu reușite semnificative în domeniu. Atragem atenția în acest punct asupra lipsei dovezilor privind eficiența sistemelor militare. Spitalele militare înregistrează și ele procente foarte mari ale personalului propriu infectat, situația indicând riscul ca circuitele militare să fie și ele inadecvate protecției salariaților și pacienților de infecția cu SARS-CoV-2.
12.Modificarea paradigmei de pregătire a personalului pentru lupta împotriva pandemiei COVID 19. Pregătirea trebuie să includă exerciții continue de pregătire în domeniul utilizării echipamentelor individuale de protecție și să fie centrată pe rezultat: capacitatea de a-l utiliza în condiții maxime de siguranță.
Lipsa dialogului ne-a adus aici. Continuarea acestei strategii riscă să fie însoțită de amplificarea acestor date.
Biroul de presă
[1] Analiză efectuată în cadrul Centrului de Cercetare și Dezvoltare Socială „Solidaritatea”. Autor Viorel Rotilă. Analiza utilizează datele culese conform precizărilor din metodologie.
[2] 22,46% în plus față de ziua anterioară/zi; date de referință: 30 martie – 215 salariați infectați.
[3] https://solidaritatea-sanitara.ro/datele-dezastrului-caruia-ii-cad-victime-salariatii-din-sanatate/
[4] https://solidaritatea-sanitara.ro/modelul-pe-care-se-bazeaza-guvernul-este-gresit-evolutia-resurselor-din-sanatate-nu-este-liniara/
[5] Acesta este un scenariu de acțiune, pe baza căruia trebuie gândite strategiile și mobilizate resursele. Deși are o probabilitate mică (probabilitatea cea mai mare o are raportul 1/3 între descoperiți ca fiind infectați și total infectați), riscurile ce însoțesc această probabilitate sunt suficient de semnificative pentru a necesita reajustarea planului de risc pe baza lor. Pentru estimarea de risc maxim a se vedea T. Alex Perkins Sean M. Cavany, Sean M. Moore, Rachel J. Oidtman, Anita Lerch, Marya Poterek, Estimating unobserved SARS-CoV-2 infections in the United States https://www.medrxiv.org/content/10.1101/2020.03.15.20036582v2
[6] https://solidaritatea-sanitara.ro/raport-fssr-07-aprilie-2020-privind-numarul-salariatilor-din-sanatate-confirmati-pozitiv-cu-sars-cov-2/
[7] https://solidaritatea-sanitara.ro/datele-dezastrului-caruia-ii-cad-victime-salariatii-din-sanatate/
Dacă apreciezi acest articol, te așteptăm să intri în comunitatea de cititori de pe pagina noastră de Facebook, printr-o apreciere mai jos:










